Dekompression und Rekonstruktion des suprascapulären Nervs
Übersicht
Abonnieren Sie das Buch, um vollen Zugriff auf diese Operation und den umfangreichen Obere Gliedmaßen & Hand Surgery Atlas zu erhalten.
Ein 35-jähriger Mann wurde 10 Monate nach einem schweren Schlag auf die Vorderseite der linken Schulter während eines Sturzes von einem Mountainbike bei einer Abfahrt ins Gelände an den regionalen Dienst für periphere Nervenverletzungen überwiesen. Die Röntgenbilder des Schlüsselbeins und der Schulter wurden als normal befunden. Er wurde mit Physiotherapie rehabilitiert. Nach 3 Monaten zeigte sich eine brauchbare Abduktion mit dem Deltamuskel, aber kein Hinweis auf eine Funktion des Supraspinatus und er wurde zu einer Ultraschalluntersuchung der Rotatorenmanschette überwiesen, um einen Riss auszuschließen. Die Ultraschalluntersuchung war normal und zeigte die mechanische Integrität der Muskel-Sehnen-Einheit. Es wurde eine weitere Rehabilitation empfohlen. Der behandelnde Physiotherapeut stellte eine schwache Abduktion und Außenrotation fest, und es wurde eine Neurapraxie des Nervus suprascapularis diagnostiziert. Es wurde keine neurophysiologische Untersuchung angefordert, um diese Diagnose zu bestätigen. Nach 9 Monaten hatte sich der Zustand des Patienten nicht gebessert. Er zeigte eine schwache Überkopfaktivität und eine schwache Außenrotation und wurde zur Beurteilung in die Nervenabteilung überwiesen.
Als er 10 Monate nach der Verletzung untersucht wurde, war weder der Supraspinatus noch der Infraspinatus funktionsfähig und beide Muskeln waren verkümmert. Bei der Palpation des Nervus suprascapularis traten tief sitzende Schmerzen auf. Die übrige Untersuchung des Plexus brachialis war normal. Es gab kein Tinel-Zeichen am oberen Rumpf, das auf eine Abtrennung des Nervus suprascapularis auf dieser Ebene hingedeutet hätte. Der Nervus suprascapularis hat jedoch kein kutanes sensorisches Territorium und das Tinel-Zeichen für eine Ruptur ist daher unzuverlässig. Es wurde die Diagnose einer Zugverletzung oder einer distalen Ruptur des Nervus suprascapularis gestellt und er wurde am nächsten Tag zur dringenden Exploration angemeldet. Um weitere Verzögerungen zu vermeiden, wurde eine intraoperative Neurophysiologie geplant. Eine wirksame Reinnervation bei einer proximalen Ruptur kann in diesem Stadium nur durch einen Nerventransfer erreicht werden. Zum Zeitpunkt der Vorstellung ist es zu spät für eine proximale Transplantatrekonstruktion, um eine nützliche Reinnervation bis zu 12 Monaten zu erreichen. Die beste Option für den Patienten wäre der Nachweis einer Zugverletzung mit Axonopathie und einer vollständigen, aber nicht funktionierenden Regeneration aufgrund eines anhaltenden segmentalen Leitungsblocks an einem straffen suprascapulären Ligament. In solchen Fällen bessert sich die Stimulation nach der Dekompression des Bandes und es ist zu erwarten, dass sich die Muskeln in den nächsten 6-12 Monaten erholen und stärken. Wenn eine Ruptur des kurzen Segments an der suprascapulären Kerbe festgestellt wird, kann ein Transplantat verwendet werden. Andernfalls wäre die empfohlene Behandlung eine Dekompression, eine Beurteilung der Stimulation und die Erwägung eines Nerventransfers.
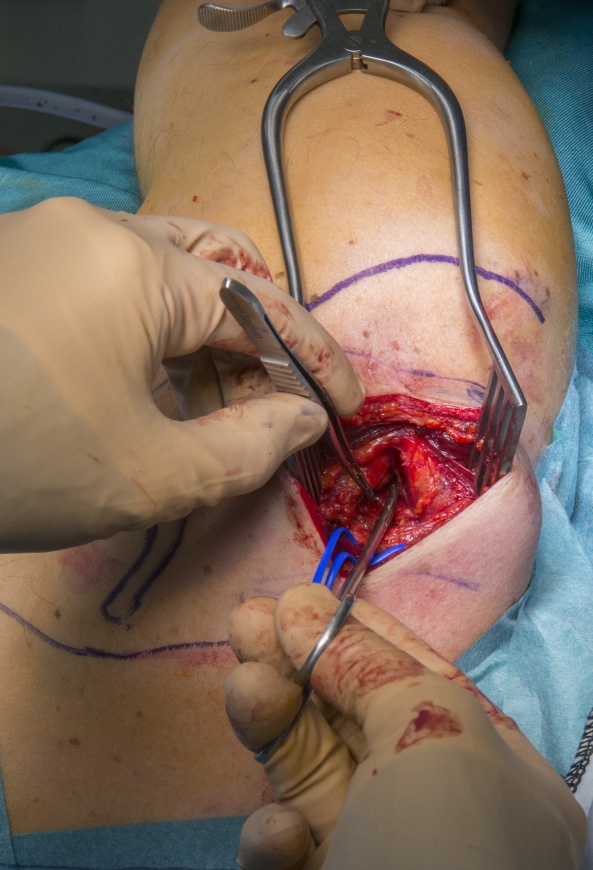
Bei der Operation lag ein straffes Band vor, aber keine Stimulation und kein Neurom in dem freigelegten Bereich. Es wurde eine Arbeitsdiagnose für eine proximalere Ruptur gestellt und ein distaler Nerventransfer vom medialen Ast des XI. Hirnnervs knapp proximal der suprascapulären Kerbe durchgeführt.
Autor: Dominic Power FRCS Orth, Beratender Chirurg für Hand und periphere Nerven
Institution: Dienst für periphere Nervenverletzungen, Queen Elizabeth Hospital, Birmingham, UK
Clinicians should seek clarification on whether any implant demonstrated is licensed for use in their own country.
In the USA contact: fda.gov
In the UK contact: gov.uk
In the EU contact: ema.europa.eu