Fratura luxação da coluna torácica: Redução aberta posterior e fusão instrumentada (instrumentação Navigated Medtronic Solera 55/60)
Visão geral
Inscreva-se para obter acesso total a essa operação e ao extenso Atlas de Cirurgia da Coluna vertebral.
As fraturas-luxações toracolombares ocorrem após um trauma de alta energia e são inerentemente instáveis. Elas envolvem lesões nas estruturas ósseas e ligamentares que estabilizam a coluna vertebral e geralmente são acompanhadas por uma lesão neurológica (50 a 60% associada à lesão da medula espinhal).
Em geral, as fraturas da coluna representam 6% de todas as fraturas no mundo. As taxas de incidência anual relatadas variam de 19 a 88 por 100.000 pessoas para fraturas da coluna vertebral. Geralmente resultam de acidentes com veículos motorizados, quedas, esportes e violência.
Aproximadamente 75% a 90% das fraturas da coluna vertebral ocorrem na coluna torácica e lombar, com a maioria delas ocorrendo na junção toracolombar (>50% em T10-L2).
Historicamente, o tratamento de traumas na coluna vertebral tem sido variável e baseado em práticas anedóticas, em vez de práticas baseadas em sistemas, com preferências institucionais, regionais e individuais dos cirurgiões, que muitas vezes ditam o tratamento. Talvez um dos principais motivos para essa variabilidade seja a falta de um sistema de classificação universalmente aceito.
Entre 1949 e os dias atuais, vários sistemas de classificação foram propostos para o trauma da coluna vertebral; eles se basearam em revisões retrospectivas e na experiência de cirurgiões individuais: Nicoll (1949) descreveu as fraturas e luxações da coluna toracolombar com base no risco de deformidade subsequente e lesão da medula espinhal decorrente da atividade funcional; Kelley e Whitesides (1969) propuseram um conceito biomecânico de estabilidade que incluía o suporte anterior e posterior da coluna; Holdsworths (1970) propôs que o complexo ligamentar posterior era a única chave para a estabilidade da coluna; e Denis (1983) expandiu esse conceito para incluir um modelo de três colunas que posteriormente se tornou popular, mas, como muitos desses sistemas são complicados, com um número impraticável de variáveis ou muito simples e sem detalhes suficientes para fornecer informações clinicamente relevantes, nenhuma das classificações acima descreveu completamente a lesão na coluna vertebral e, portanto, auxiliou de forma abrangente a tomada de decisões para seu tratamento.
Em 2013, o Fórum de Conhecimento da AOSpine desenvolveu um sistema de classificação de traumas da coluna projetado para ser abrangente. Esse é o sistema de classificação que uso ao comunicar e decidir sobre o tratamento de fraturas da coluna vertebral. [Schnake, K. J, Dvorak, M. F, Benneker, L. M, et al. AO Spine-Spine Trauma Classification System: The Value of Modifiers: A Narrative Review With Commentary on Evolving Descriptive Principles (Uma revisão narrativa com comentários sobre a evolução dos princípios descritivos). Global spinejournal 2019; 9: 77S – 88S].
Introduzido pelo Spine Trauma Study Group em 2005, o TLICS (toracolumbar injury classification and severity score) foi projetado para oferecer um sistema de classificação claro e confiável, que responde por muitas das deficiências dos sistemas anteriores. Foram definidas três características principais da lesão: morfologia da lesão, estado neurológico e integridade da CLP. Os valores de pontos são atribuídos a cada categoria principal com base na gravidade da lesão. A soma desses pontos representa a pontuação de gravidade da TLICS, que pode ser usada para orientar o tratamento [Vaccaro AR, Lehman RA Jr, Hurlbert RJ, et al. A new classification of thoracolumbar injuries: the importance of injury morphology, the integrity of the posterior ligamentous complex, and neurologic status. Spine 2005; 30: 2325 -2333].
A estabilização da coluna vertebral com fixação interna é indicada em fraturas instáveis da coluna vertebral, compressão da medula espinhal e déficit neurológico progressivo.
Dito isso, mesmo quando se decide que a fixação da fratura da coluna vertebral é necessária, o tratamento ideal para as fraturas-luxações toracolombares permanece controverso, pois várias técnicas foram propostas, desde a fixação posterior longa com instrumentos até construções posteriores mais curtas com instrumentos, incluindo a fusão interbody torácica transforaminal ou a fusão póstero-anterior combinada. Nenhum método isolado foi estabelecido como o mais superior em relação ao resultado clínico.
As fusões póstero-anteriores (360), embora possam ser consideradas o “padrão ouro” em termos de resultados radiológicos, têm uma morbidade associada à abordagem anterior via toracotomia lateral, principalmente porque esses pacientes normalmente têm fraturas de costela e esterno.
O momento ideal para a estabilização da coluna vertebral mais ou menos descompressão neuronal também permanece controverso, mas a maioria dos centros teria como objetivo reduzir cirurgicamente e instrumentar fraturas instáveis da coluna vertebral dentro de 24 horas após a lesão [Vallier HA, Super DM, Moore TA et al. Do Patients With Multiple System Injury Benefit From Early Fixation of Unstable Axial Fractures? The Effects of Timing of Surgery on Initial Hospital Course. Journal of Orthopaedic Trauma 2013: 27; 405 – 412].
Independentemente dos tratamentos empregados, os pacientes com lesão da medula espinhal correm o risco de ter problemas de pele, incluindo ulceração de decúbito, tromboembolismo venoso, urossepsia (causa comum de morte), disreflexia autonômica (potencialmente fatal), não união, deformidade posterior/siringomielia pós-traumática e transtorno depressivo maior (11% dos pacientes com lesão da medula espinhal). A capacidade de mobilizar e reabilitar esses pacientes precocemente reduz alguns dos riscos mencionados acima.
Devido à natureza e aos efeitos das lesões da coluna vertebral, apenas 54% de todos os pacientes com fraturas da coluna vertebral retornam ao seu nível anterior de emprego.
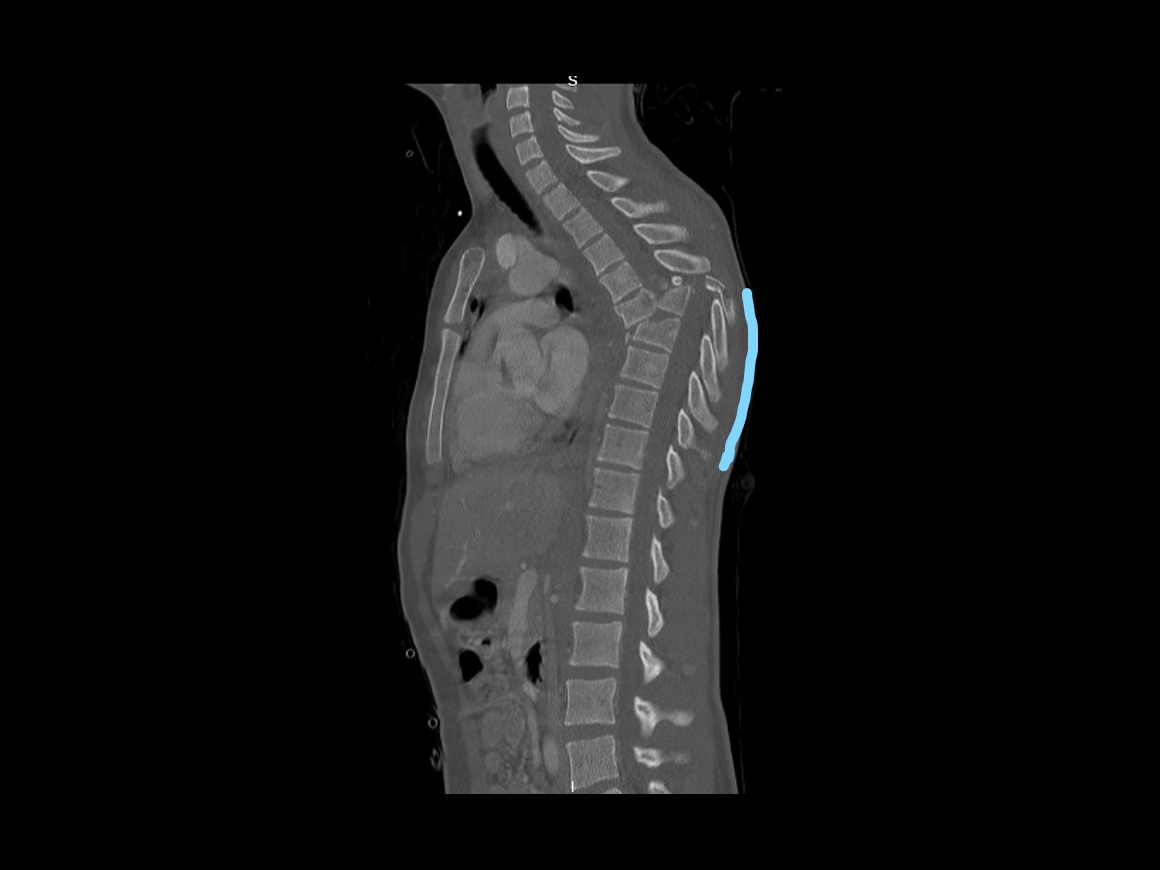
Aqui apresentamos o caso de um jovem de 18 anos que caiu de uma altura significativa e sofreu várias lesões que incluíram uma fratura-luxação de T6/7 com transecção da medula espinhal e nenhuma função neurológica distal a esse nível.
Foi realizada uma fixação e fusão instrumentada posterior navegada de T2 a T12 (após a redução da coluna vertebral) usando o Medtronic Solera Instrumentation. Embora várias outras opções de implante estejam disponíveis, acredito que ter a opção de navegação intraoperatória (Medtronic O-Arm e estação S8 Stealth) em nosso hospital ajuda nesses casos mais desafiadores. Muitas vezes, em fraturas de alta energia tão significativas, a anatomia normal é interrompida, dificultando o uso de pontos de referência normais para orientar a instrumentação. As imagens intraoperatórias do intensificador de imagem também podem ser difíceis de interpretar quando a coluna vertebral está deslocada e sobreposta. Esses problemas mencionados acima não são um problema com a navegação. O único problema com o uso da navegação em tais fraturas instáveis é que o cirurgião deve estar ciente do risco de perda de referência de imagem intraoperatória durante o caso. Isso ocorre quando a coluna vertebral se movimenta e o sistema de navegação exibe a anatomia no local em que a imagem foi obtida e não onde ela se encontra atualmente (após o movimento). Por esse motivo, é necessário verificar regularmente e realizar pelo menos dois giros do O-Arm (um giro para incluir os níveis vertebrais superiores acima da fratura e um giro para incluir os níveis vertebrais abaixo do nível fraturado).
Os leitores também acharão interessantes as seguintes técnicas de instrução relacionadas ao OrthOracle:
Autor: Neil Upadhyay FRCS (Tr & Orth)
Instituição: The Avon Orthopaedic centre, Southmead Hospital, Bristol, UK.
Os médicos devem buscar esclarecimentos sobre se qualquer implante demonstrado está licenciado para uso em seu próprio país.
Nos EUA, entre em contato com: fda.gov
No Reino Unido, entre em contato com: gov.uk
Na UE, entre em contato com: ema.europa.eu