Abonnieren Sie das Buch, um vollen Zugriff auf diese Operation und den umfangreichen Wirbelsäule Surgery Atlas zu erhalten.
PROBE ABO
Die neuromuskuläre Skoliose ist die zweithäufigste Form der Wirbelsäulenerkrankung nach der jugendlichen idiopathischen Skoliose (AIS).
Der Begriff neuromuskuläre Skoliose beschreibt eine nicht angeborene Wirbelsäulendeformität, die bei Patienten mit jeder Art von vorbestehender neuromuskulärer Diagnose auftritt.
Patienten mit neuromuskulärer Skoliose stellen nicht nur wegen der Wirbelsäulendeformität eine chirurgische Herausforderung dar, sondern auch, weil diese Patienten einen fragilen Gesundheitszustand aufweisen. Aus diesem Grund werden solche Patienten am besten in Zentren behandelt, die von einem multidisziplinären Team (MDT) unterstützt werden, da die Wirbelsäulendeformität nur eine Facette ihrer allgemeinen gesundheitlichen Bedürfnisse ist.
Es ist wichtig zu verstehen, dass der Begriff neuromuskuläre Skoliose eine Vielzahl von neurologischen Diagnosen und Pathologien umfasst. Obwohl sich viele dieser Patienten mit Wirbelsäulendeformität ähnlich präsentieren, lassen sich subtile Unterschiede und die Komplexität der zugrunde liegenden Erkrankung nicht vollständig verallgemeinern, wenn es um die Behandlung geht.
Unabhängig von der zugrundeliegenden Diagnose ist das spätere Ergebnis einer fortschreitenden neuromuskulären Skoliose-Deformität bei einem Patienten ähnlich. In vielen Fällen führt eine große Deformität zu Schwierigkeiten bei der täglichen Pflege und Positionierung, dem Gehen (bei gehfähigen Patienten) und der Positionierung im Rollstuhl oder dem Gleichgewicht im Sitzen bei Patienten, die nicht gehen oder stehen können. Im Laufe der Zeit kann die Deformität zu Schmerzen (Costo-Pelvic-Impingement), Veränderungen der Hautintegrität (Dekubitus) sowie pulmonalen und kardialen Beeinträchtigungen infolge mechanischer Auswirkungen auf das Thoraxvolumen und die Compliance beitragen.
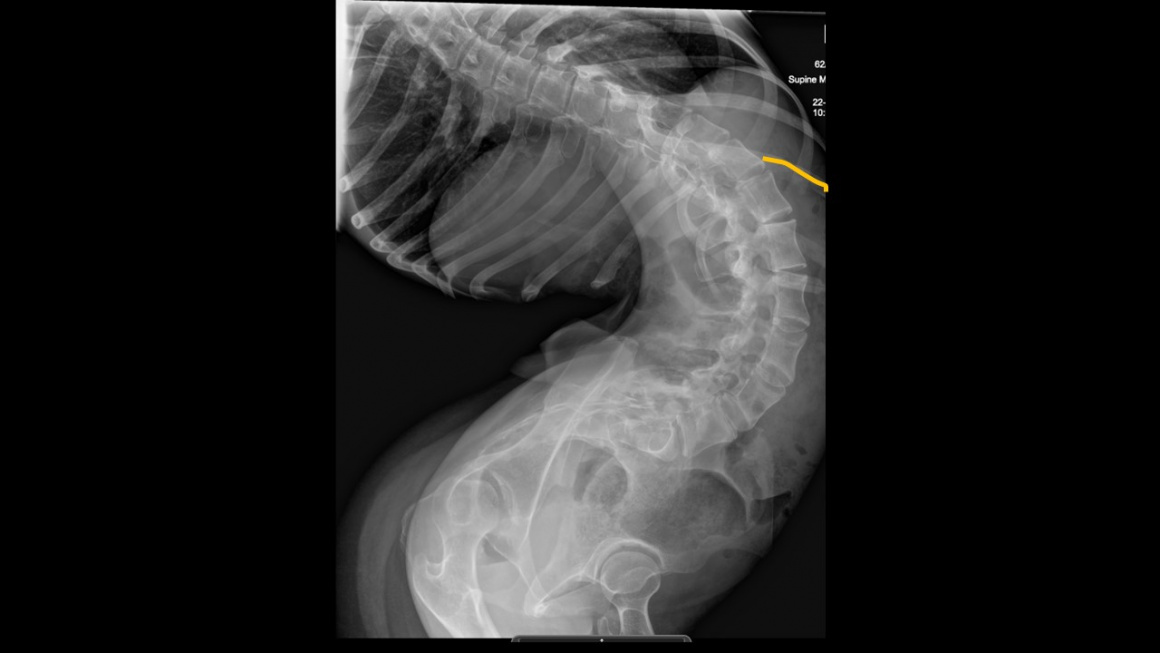
In diesem Fall geht es um einen Patienten mit zerebraler Kinderlähmung, der erst spät an unsere Einrichtung überwiesen wurde und daher eine erhebliche neuromuskuläre Skoliose aufwies.
Zerebralparese ist die häufigste neuromuskuläre Erkrankung, mit der sich orthopädische Chirurgen befassen. Sie entsteht durch eine statische Läsion der oberen Motoneuronen, die das sich entwickelnde motorische System (vor dem Alter von 2 Jahren) beeinträchtigt. Die Läsion wird in der Regel durch eine anoxische Verletzung in der Perinatalperiode verursacht, aber auch Kindesmissbrauch (Non-accidental Injury) ist eine Ursache für eine Hirnverletzung, die zu einer Zerebralparese führen kann.
Zu den Subtypen der Zerebralparese gehören einseitig höherer Tonus, bilateral höherer Tonus, dyskinetische, ataktische oder gemischte Typen. Die Gesamthäufigkeit der Skoliose bei Zerebralparese liegt bei 25 %, aber die Prävalenz der Skoliose und das Risiko, mit einer mittelschweren oder schweren Skoliose diagnostiziert zu werden, hängen vom Subtyp und dem Gross Motor Function Classification System (GMFCS) ab. Das GMFCS ist eine Klassifizierung von 1 bis 5 (1 – normales Kind, kann gehen, laufen, Treppen steigen usw.; 2 – geht in den meisten Situationen, hat Probleme mit dem Gleichgewicht auf unebenem Boden und benutzt Geländer, um Treppen zu steigen usw.; 3 – geht mit Hilfe eines Mobilitätsgeräts und benutzt einen Rollstuhl für längere Strecken; 4 – benötigt überwiegend einen Rollstuhl, kann aber stehen und sich vielleicht mit Hilfe für sehr kurze Strecken innerhalb der Wohnung mobilisieren; 5 – ist auf einen Rollstuhl angewiesen und kann seine Rumpf- und Kopfhaltung nur eingeschränkt beibehalten).
Spastizität, Muskelschwäche und unvollständige Muskelkontrolle tragen zu einer beeinträchtigten Rumpfkontrolle und der Entwicklung von Wirbelsäulendeformationen bei. Wenn Kinder wachsen, nimmt ihr Körper an Größe und Gewicht zu. Normalerweise werden diese zusätzlichen Kräfte, die auf die wachsende Wirbelsäule wirken, durch eine symmetrische Muskelaktivität ausgeglichen, doch bei Kindern mit Zerebralparese ist dies nicht der Fall. Ein Teufelskreis aus pathologischem Muskeltonus, zunehmender Krümmung und anschließenden sekundären hemmenden Wirbelwachstumsstörungen in der Konkavität der Krümmung begünstigt die Krümmungssteifigkeit sowie fortschreitende Wirbel- und Wirbelsäulendeformität.
Das Risiko, eine Skoliose zu entwickeln, und das Risiko einer schwereren Skoliose hängt mit dem Alter bei der Erstvorstellung und dem GMFCS-Level zusammen.
Die meisten Skoliosen entwickeln sich während des Wachstums von Kindern und Jugendlichen, vor allem während des pubertären Wachstumsschubs. Bei Erwachsenen mit Zerebralparese wurde eine weitere Progression der Skoliose mit einer Spanne zwischen 1,4 Grad und 4,4 Grad pro Jahr festgestellt.
Je schwerer ein Kind betroffen ist, desto höher ist das Risiko, eine Skoliose zu entwickeln und diese Skoliose weiter zu verschlimmern. Am schwersten Ende des Spektrums kann ein Kind mit Zerebralparese, das nicht selbstständig sitzen kann (GMFCS 5), ein Risiko von bis zu 90 % haben, eine Skoliose zu entwickeln, verglichen mit einem Kind mit Zerebralparese, das laufen kann und bei dem das Risiko, eine Skoliose zu entwickeln, sehr viel geringer ist. Die Skoliose entwickelt sich oft zwischen dem 6. und 10. Lebensjahr. Sie ist zunächst flexibel, neigt aber dazu, mit der Zeit steifer zu werden.
Nach Operationen von Wirbelsäulendeformitäten bei Patienten mit Zerebralparese wurde über eine hohe Komplikationsrate von 36% berichtet, mit einer rückenmarksbezogenen Reoperationsrate von 14,0%. In einer veröffentlichten Serie von 257 Patienten mit Zerebralparese traten 24,9% der Komplikationen in der perioperativen Phase auf und 7% der Patienten hatten mehr als eine Komplikation. Die häufigsten Komplikationen waren Wund- (6,2%) und Lungenprobleme (10,9%), tiefe Wundinfektionen (3,1%) und instrumentenbedingte Komplikationen (2,3%). 4,3% der Patienten starben zwischen 3 Monaten und 5,6 Jahren nach der Operation (36% dieser Todesfälle ereigneten sich innerhalb eines Jahres nach der Operation und 18% standen in direktem Zusammenhang mit der Operation der Wirbelsäulendeformität).
Fall:
In den meisten Fällen beinhaltet die Korrektur einer neuromuskulären Skoliose eine lange posteriore Fixierung, möglicherweise bis ins Becken, nachdem eine posteriore Säulenbefreiung und Osteotomien vor der Instrumentierung durchgeführt wurden. Gelegentlich ist eine anteriore Freisetzung vor der posterioren Operation erforderlich. Wenn eine anteriore Freisetzung erforderlich ist, wird sie am besten am selben Tag wie die posteriore Operation durchgeführt. Ich glaube nicht, dass eine Krümmung in der Größenordnung, wie sie bei diesem Patienten vorlag, zuverlässig und sicher in einer einzigen Operation korrigiert werden kann. Patienten mit neuromuskulärer Skoliose sind oft osteopenisch oder osteoporotisch und die Anwendung einer großen Kraft bei dem Versuch einer instrumentellen Korrektur kann zu einem Versagen der Metall-Knochen-Schnittstelle führen. Selbst wenn man zuversichtlich wäre, die Wirbelsäulendeformität in einer einzigen Operation korrigieren zu können, könnten bei diesem Patienten die Haut und die darunter liegenden Weichteile zu stark kontrahiert sein, um sich nach der Korrektur zuverlässig zu schließen. Aus diesen Gründen habe ich mich für eine stufenweise Korrektur entschieden.
Die chirurgische Strategie, die ich mit dem gesamten MDT-Team und meinen Kollegen aus der plastischen Chirurgie abgestimmt hatte, bestand darin, den Patienten über einen Zeitraum von mehreren Wochen in Längsrichtung zu ziehen, um zunächst die Steifheit der Krümmung zu bestimmen und mit der Dehnung der kontrahierten Weichteile auf der konkaven Seite der Krümmung zu beginnen; Wenn die Krümmung steif und das Weichteilgewebe kontrahiert war [das wahrscheinlichste Szenario], würden wir anschließend eine anteriore Freisetzung und eine apikale Korpektomie (Entfernung der vorderen Wirbelkörper und der Pedikel bis zur Höhe der Querfortsätze) durchführen, mit der Möglichkeit einer apikalen posterioren Freisetzung und einer abschließenden apikalen Vertebrektomie (Entfernung der verbleibenden knöchernen Komponenten des apikalen Wirbels), wenn die Krümmung weiterhin steif war; Anschließend würden wir für einen Zeitraum von 2-4 Wochen eine weitere Traktion anwenden (HALO – Schwerkraft, damit der Patient sich aufsetzen und aus dem Bett aufstehen kann), bevor wir die endgültige instrumentierte posteriore Korrektur und Fusion durchführen.
Wir brachten einen HALO-Ring am Kopf des Patienten an und setzten zwei Wochen vor der anterioren Freisetzung und der apikalen Korpektomie einen distalen Femurstift in beide distalen Femurknochen ein. Dadurch konnte vor der anterioren Freisetzung und der apikalen Korpektomie eine longitudinale Traktion im Bett angewendet werden. Ich werde diese Operation in diesem Modul vorstellen. Der anteriore thorako-lumbale Zugang zur Wirbelsäule war subzwerchfellartig, da ich nur die Bandscheiben von T11/12 bis L4/5 freilegen musste. Wenn Sie einen thorako-lumbalen Zugang sehen möchten, bei dem das Zwerchfell zur besseren Freilegung der Wirbelsäule entfernt wird, lesen Sie die OrthOracle-Technik:
OrthOracle-Leser werden auch die folgenden verwandten Anleitungen von Interesse finden:
Autor: Neil Upadhyay FRCS(Tr & Orth)
Einrichtung: The Avon Orthopaedic centre, Southmead Hospital, Bristol, UK.
Clinicians should seek clarification on whether any implant demonstrated is licensed for use in their own country.
In the USA contact: fda.gov
In the UK contact: gov.uk
In the EU contact: ema.europa.eu